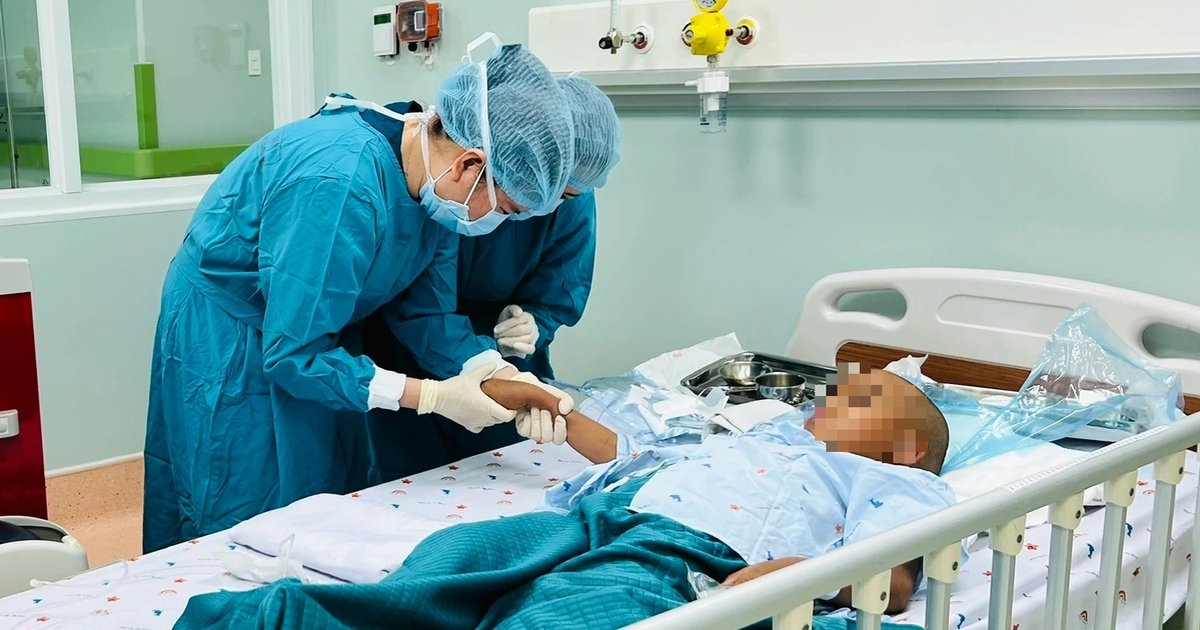
BỆNH NHÂN NHỎ TUỔI ĐẦU TIÊN TẠI VIỆT NAM ĐƯỢC CỨU SỐNG NHỜ GHÉP TẾ BÀO GỐC TẠI BỆNH VIỆN NHI ĐỒNG 1
Ngày 28.1, TS-BS Ngô Ngọc Quang Minh, Giám đốc Bệnh viện Nhi đồng 1 TP.HCM, thông báo lần đầu tiên tại bệnh viện đã thành công trong việc thực hiện ca dị ghép tế bào gốc tạo máu cho một bệnh nhi người H’Mông mắc suy tủy vô căn nặng. Ca ghép này được tiến hành với sự phối hợp chặt chẽ của Bệnh viện Truyền máu huyết học, mở ra cơ hội mới cho các bệnh nhi mắc các bệnh hiểm nghèo cần điều trị bằng phương pháp này.
PHƯƠNG PHÁP GHÉP TẾ BÀO GỐC VÀ Ý NGHĨA
Việc lấy tế bào gốc từ tủy xương hoặc máu ngoại vi của người hiến phù hợp HLA, giúp hệ miễn dịch của cơ thể bệnh nhi giảm thiểu tình trạng từ chối dây ghép, góp phần nâng cao khả năng thành công của ca ghép. Đây được xem là phương pháp điều trị mang tính đột phá trong lĩnh vực y học hiện đại, đặc biệt là trong điều trị suy tủy nặng, nơi tỷ lệ tử vong không nằm ngoài 80% nếu không có biện pháp can thiệp phù hợp.
TÌNH HÌNH BỆNH NHÂN VƯỢT ẢNH HƯỞNG CỦA THẤT BẠI ĐIỀU TRỊ BẰNG 3 LOẠI THUỐC
Trước đó, vào tháng 5.2025, em C.S.T 8 tuổi ở Đắk Lắk được chẩn đoán mắc suy tủy vô căn nặng sau khi xuất hiện xuất huyết nhiều nơi, thiếu máu nặng, sốt nhiễm trùng và suy dinh dưỡng. Bệnh nhân đã được điều trị bằng phác đồ gồm 3 loại thuốc như thuốc ức chế miễn dịch, nhưng không có tiến triển rõ nét, vẫn cần phải truyền máu định kỳ và chịu đựng các biến chứng nhiễm trùng, tổn thương thận, loét miệng.
TS-BS Ngô Ngọc Quang Minh cho biết, mức độ nặng của bệnh lý này khiến tỷ lệ tử vong tại thời điểm đó lên đến 80%. Tuy nhiên, nếu can thiệp sớm bằng phương pháp dị ghép tế bào máu, khả năng hồi phục có thể đạt tới 90% sau 5 năm, trở thành lựa chọn ưu tiên quan trọng hàng đầu.
VẬN ĐỘNG TÌM NGƯỜI CHO PHÙ HỢP VÀ LẬP KẾ HOẠCH CHUẨN BỊ GHÉP
Trong quá trình tìm kiếm nguồn tế bào gốc phù hợp, gia đình bệnh nhi đã chọn phương pháp điều trị thứ hai là sử dụng thuốc ức chế miễn dịch gồm Antithymoglobulin, Cyclosporin A và Elopag. Sau 6 tháng điều trị không hiệu quả, bệnh nhi vẫn phải tiếp tục truyền máu và mắc các nhiễm trùng do chức năng miễn dịch còn yếu.
Lúc này, các bác sĩ xác định cần thực hiện dị ghép tế bào gốc để cứu sống em. May mắn, người anh trai 10 tuổi của bệnh nhi có kết quả HLA phù hợp hoàn toàn, 10/10, mang lại hy vọng mới cho chiến dịch điều trị.
CHUẨN BỊ VÀ THỰC HIỆN GHÉP TẾ BÀO GỐC THÀNH CÔNG
Đội ngũ y bác sĩ của Bệnh viện Nhi đồng 1 đã nhanh chóng lên kế hoạch thu thập tế bào gốc từ anh trai của bệnh nhi, đồng thời tiến hành các xét nghiệm kiểm tra sức khỏe, nhiễm trùng, chức năng nội tạng, và xác nhận đủ điều kiện để tiến hành ghép. Hợp tác với Bệnh viện Truyền máu huyết học, nguồn tế bào gốc đã được lưu trữ sẵn sàng cho ca mổ.
Ngày 16.12.2025, túi tế bào gốc đã được vận chuyển an toàn và tiến hành ghép cho bệnh nhi. Quá trình này đã diễn ra thành công dưới sự giám sát chặt chẽ của các chuyên gia. Sau ghép 14 ngày, bệnh nhi không cần truyền tiểu cầu, và sau 24 ngày, không còn cần truyền hồng cầu lắng. Chỉ sau 31 ngày, mảnh ghép bắt đầu mọc, mở ra tương lai mới cho bệnh nhi nhỏ tuổi này.
BIẾN CHỨNG VÀ CHUẨN BỊ CHO HẬU Cần thiết trong quá trình điều trị và theo dõi hậu ghép, bệnh nhi đã gặp phải các biến chứng như tổn thương thận, loét miệng, tiểu máu vi thể và hội chứng mảnh ghép chống ký chủ cấp mức độ nhẹ. Khoa nội khoa tích cực điều trị kết hợp truyền dịch, kháng sinh, tăng cường chức năng miễn dịch, bổ sung dinh dưỡng và chăm sóc tinh thần để đảm bảo ổn định. Dự kiến, bệnh nhi sẽ xuất viện vào ngày 30.1, tiếp tục điều trị thuốc ức chế miễn dịch và theo dõi biến chứng.
Chi phí ca ghép này đã nhận được sự hỗ trợ từ các nhà hảo tâm qua hoạt động vận động của Phòng Công tác xã hội Bệnh viện Nhi đồng 1, nhằm giúp bệnh nhi có cơ hội tiếp cận với phương pháp điều trị tiên tiến.
NHỮNG TRIỂN VỌNG VÀ NHIỀU TRẺ CẦN GHÉP TẾ BÀO GỐC
TS-BS Ngô Ngọc Quang Minh nhấn mạnh, mỗi năm, bệnh viện tiếp nhận khoảng 50 trẻ bị chẩn đoán suy tủy vô căn, trong đó hơn một nửa thuộc dạng nặng và rất nặng, cần điều trị đặc hiệu. Bên cạnh đó, số trẻ mắc các bệnh lý liên quan đến huyết học, miễn dịch, chuyển hóa hay các bệnh di truyền ngày càng tăng, đòi hỏi mở rộng và hoàn thiện hơn nữa đơn vị ghép tế bào gốc trong tương lai.
Chỉ riêng từ cuối năm 2025, đơn vị ghép tế bào gốc của bệnh viện đã đi vào hoạt động, mở ra nhiều cơ hội cứu sống cho hàng loạt các bệnh nhi có hiểm họa đến tính mạng. Giám đốc bệnh viện kỳ vọng rằng thành công này sẽ góp phần nâng cao khả năng điều trị, mang lại ánh sáng cho nhiều bệnh nhân nhỏ tuổi chưa có cơ hội trước đây.